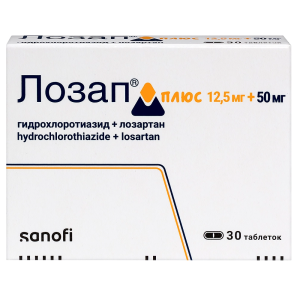
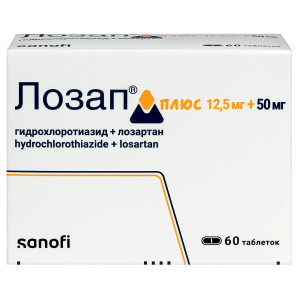
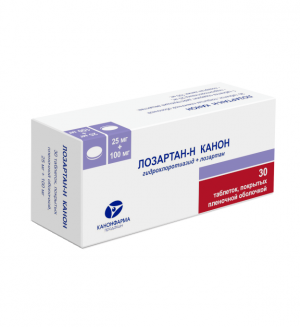
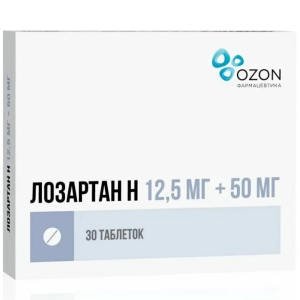
Информация о товаре, включая его цену, носит ознакомительный характер и не является публичной офертой согласно ст 437 ГК РФ
- Акции
- Скидки
- Выгодное предложение
- Наборы
- Лекарственные препараты
- Витамины и БАДы
- Дермакосметика
- Гигиена и косметика
- Медицинские изделия
- Здоровое питание и напитки
- Медицинские приборы
- Мама и малыш
- Ортопедические изделия
- Акции
- Скидки
- Выгодное предложение
- Наборы
- Акушерство, гинекология
- Антибактериальные препараты
- Антисептики и дезинфицирующие средства
- Вредные привычки
- Гомеопатические препараты
- Гормональные препараты
- Дерматологические препараты
- Диагностические средства
- Дыхательная система
- Костно-мышечная система
- Кровь и кровообращение
- Лекарства от диабета
- Мочеполовая система
- Нервная система
- Обезболивающие препараты
- Органы чувств (зрение, слух)
- Препараты для иммунной системы
- Препараты для лечения геморроя
- Препараты при простудных заболеваниях и гриппе
- Противоаллергические препараты
- Противовирусные препараты
- Противовоспалительные препараты
- Противогрибковые препараты
- Противоопухолевые препараты (онкология)
- Противопаразитарные препараты
- Растворители для лекарственных препаратов
- Растворы для парентерального питания
- Растительные, натуральные препараты
- Регуляторы метаболических процессов
- Сердечно-сосудистые препараты
- Средства для пищеварительного тракта и обмена веществ
- Средства регулирующие водно-солевой обмен
- Стоматологические препараты
- Тонизирующие препараты
- Успокоительные витамины и бады
- Аминокислоты
- БАДы для желудочно-кишечного тракта
- БАДы для мочеполовой системы
- БАДы для повышения иммунитета
- БАДы для похудения и контроля веса
- БАДы для улучшения обмена веществ
- БАДы для энергии и бодрости
- БАДы и витамины для костей и суставов
- БАДы и витамины для сердца и сосудов
- БАДы и витамины для улучшения памяти
- БАДы и витамины с железом
- БАДы от похмелья
- БАДы при диабете
- БАДы растительные масла
- Бальзамы, сиропы, эликсиры
- Витамин C
- Витамин Д3
- Витаминные добавки
- Витаминные добавки для глаз
- Витаминные добавки для женщин
- Витаминные добавки для мужчин
- Витамины А и Е
- Витамины В
- Витамины для беременных и кормящих
- Витамины для детей
- Витамины для кожи, волос и ногтей
- Витамины при простуде
- Гематоген, батончики, леденцы
- Рыбий жир и омега-3
- Фиточай/чай
- Лечебно-косметические средства
- Масла эфирные, косметические
- Солнцезащитные средства
- Средства гигиены
- Средства гигиены и косметики
- Средства женской гигиены
- Средства мужской гигиены
- Средства от педикулеза
- Уход за больными
- Уход за волосами
- Уход за лицом
- Уход за ногами
- Уход за полостью рта
- Уход за руками и ногтями
- Уход за телом
- Аппликаторы Кузнецова
- Аптечки
- Беруши
- Гинекологические изделия
- Грелки
- Изделия из резины
- Инфузионные системы
- Кислородные баллончики
- Массажеры
- Оптика
- Перевязочные материалы
- Пластыри
- Презервативы, гель-смазки
- Прокладки урологические
- Протезы синовиальной жидкости
- Прочие медицинские изделия
- Расходные изделия
- Спирали медицинские
- Спринцовки
- Средства для гигиены ушей
- Средства для кожи
- Средства для промывания носа
- Средства по уходу за больными
- Таблетницы
- Тесты диагностические
- Увлажняющие капли для глаз
- Шприцы
- Акции
- Скидки
- Выгодное предложение
- Наборы
- Лекарственные препараты
- Витамины и БАДы
- Дермакосметика
- Гигиена и косметика
- Медицинские изделия
- Здоровое питание и напитки
- Медицинские приборы
- Мама и малыш
- Ортопедические изделия
- Акции
- Скидки
- Выгодное предложение
- Наборы
- Акушерство, гинекология
- Антибактериальные препараты
- Антисептики и дезинфицирующие средства
- Вредные привычки
- Гомеопатические препараты
- Гормональные препараты
- Дерматологические препараты
- Диагностические средства
- Дыхательная система
- Костно-мышечная система
- Кровь и кровообращение
- Лекарства от диабета
- Мочеполовая система
- Нервная система
- Обезболивающие препараты
- Органы чувств (зрение, слух)
- Препараты для иммунной системы
- Препараты для лечения геморроя
- Препараты при простудных заболеваниях и гриппе
- Противоаллергические препараты
- Противовирусные препараты
- Противовоспалительные препараты
- Противогрибковые препараты
- Противоопухолевые препараты (онкология)
- Противопаразитарные препараты
- Растворители для лекарственных препаратов
- Растворы для парентерального питания
- Растительные, натуральные препараты
- Регуляторы метаболических процессов
- Сердечно-сосудистые препараты
- Средства для пищеварительного тракта и обмена веществ
- Средства регулирующие водно-солевой обмен
- Стоматологические препараты
- Тонизирующие препараты
- Успокоительные витамины и бады
- Аминокислоты
- БАДы для желудочно-кишечного тракта
- БАДы для мочеполовой системы
- БАДы для повышения иммунитета
- БАДы для похудения и контроля веса
- БАДы для улучшения обмена веществ
- БАДы для энергии и бодрости
- БАДы и витамины для костей и суставов
- БАДы и витамины для сердца и сосудов
- БАДы и витамины для улучшения памяти
- БАДы и витамины с железом
- БАДы от похмелья
- БАДы при диабете
- БАДы растительные масла
- Бальзамы, сиропы, эликсиры
- Витамин C
- Витамин Д3
- Витаминные добавки
- Витаминные добавки для глаз
- Витаминные добавки для женщин
- Витаминные добавки для мужчин
- Витамины А и Е
- Витамины В
- Витамины для беременных и кормящих
- Витамины для детей
- Витамины для кожи, волос и ногтей
- Витамины при простуде
- Гематоген, батончики, леденцы
- Рыбий жир и омега-3
- Фиточай/чай
- Лечебно-косметические средства
- Масла эфирные, косметические
- Солнцезащитные средства
- Средства гигиены
- Средства гигиены и косметики
- Средства женской гигиены
- Средства мужской гигиены
- Средства от педикулеза
- Уход за больными
- Уход за волосами
- Уход за лицом
- Уход за ногами
- Уход за полостью рта
- Уход за руками и ногтями
- Уход за телом
- Аппликаторы Кузнецова
- Аптечки
- Беруши
- Гинекологические изделия
- Грелки
- Изделия из резины
- Инфузионные системы
- Кислородные баллончики
- Массажеры
- Оптика
- Перевязочные материалы
- Пластыри
- Презервативы, гель-смазки
- Прокладки урологические
- Протезы синовиальной жидкости
- Прочие медицинские изделия
- Расходные изделия
- Спирали медицинские
- Спринцовки
- Средства для гигиены ушей
- Средства для кожи
- Средства для промывания носа
- Средства по уходу за больными
- Таблетницы
- Тесты диагностические
- Увлажняющие капли для глаз
- Шприцы
Ваша аптека:
Акции
Выгода
- Акции
- Скидки
- Выгодное предложение
- Наборы
- Лекарственные препараты
- Витамины и БАДы
- Дермакосметика
- Гигиена и косметика
- Медицинские изделия
- Здоровое питание и напитки
- Медицинские приборы
- Мама и малыш
- Ортопедические изделия
- Акции
- Скидки
- Выгодное предложение
- Наборы
- Акушерство, гинекология
- Антибактериальные препараты
- Антисептики и дезинфицирующие средства
- Вредные привычки
- Гомеопатические препараты
- Гормональные препараты
- Дерматологические препараты
- Диагностические средства
- Дыхательная система
- Костно-мышечная система
- Кровь и кровообращение
- Лекарства от диабета
- Мочеполовая система
- Нервная система
- Обезболивающие препараты
- Органы чувств (зрение, слух)
- Препараты для иммунной системы
- Препараты для лечения геморроя
- Препараты при простудных заболеваниях и гриппе
- Противоаллергические препараты
- Противовирусные препараты
- Противовоспалительные препараты
- Противогрибковые препараты
- Противоопухолевые препараты (онкология)
- Противопаразитарные препараты
- Растворители для лекарственных препаратов
- Растворы для парентерального питания
- Растительные, натуральные препараты
- Регуляторы метаболических процессов
- Сердечно-сосудистые препараты
- Средства для пищеварительного тракта и обмена веществ
- Средства регулирующие водно-солевой обмен
- Стоматологические препараты
- Тонизирующие препараты
- Успокоительные витамины и бады
- Аминокислоты
- БАДы для желудочно-кишечного тракта
- БАДы для мочеполовой системы
- БАДы для повышения иммунитета
- БАДы для похудения и контроля веса
- БАДы для улучшения обмена веществ
- БАДы для энергии и бодрости
- БАДы и витамины для костей и суставов
- БАДы и витамины для сердца и сосудов
- БАДы и витамины для улучшения памяти
- БАДы и витамины с железом
- БАДы от похмелья
- БАДы при диабете
- БАДы растительные масла
- Бальзамы, сиропы, эликсиры
- Витамин C
- Витамин Д3
- Витаминные добавки
- Витаминные добавки для глаз
- Витаминные добавки для женщин
- Витаминные добавки для мужчин
- Витамины А и Е
- Витамины В
- Витамины для беременных и кормящих
- Витамины для детей
- Витамины для кожи, волос и ногтей
- Витамины при простуде
- Гематоген, батончики, леденцы
- Рыбий жир и омега-3
- Фиточай/чай
- Лечебно-косметические средства
- Масла эфирные, косметические
- Солнцезащитные средства
- Средства гигиены
- Средства гигиены и косметики
- Средства женской гигиены
- Средства мужской гигиены
- Средства от педикулеза
- Уход за больными
- Уход за волосами
- Уход за лицом
- Уход за ногами
- Уход за полостью рта
- Уход за руками и ногтями
- Уход за телом
- Аппликаторы Кузнецова
- Аптечки
- Беруши
- Гинекологические изделия
- Грелки
- Изделия из резины
- Инфузионные системы
- Кислородные баллончики
- Массажеры
- Оптика
- Перевязочные материалы
- Пластыри
- Презервативы, гель-смазки
- Прокладки урологические
- Протезы синовиальной жидкости
- Прочие медицинские изделия
- Расходные изделия
- Спирали медицинские
- Спринцовки
- Средства для гигиены ушей
- Средства для кожи
- Средства для промывания носа
- Средства по уходу за больными
- Таблетницы
- Тесты диагностические
- Увлажняющие капли для глаз
- Шприцы
Авторизуйтесь, чтобы использовать карту лояльности
АвторизоватьсяВыберите город